Verksemdsmessig Utviklingsplan
Total Page:16
File Type:pdf, Size:1020Kb
Load more
Recommended publications
-

Fotballgruppa Og Bjarne Undheim, Spelte 3 Kampar På 1
Gutelaget i 1982 på Norway Cup. Bak f.v. Stig Gjerde (trenar), Asbjørn Sivertsen, Jan Rune Kalsvik, Alf Øverland, Joar Årøen, Geir Sande, Tor Hjalte, Frank Midtbø og Arne Petter Grindheim (reiseleiar). Framme f.v. Roger Mulelid, Bjørn Gunnar Rosvoll, Frode Bremnes, Jan Helge Førde, Dag Ripe, Frank Ryland, Stig Bell og Knut Eikeland. Olsen, Ole Martin Sagengen, Bjørn Svarstad og Kurt Volle. avvikla, og f.o.m. 1996 fekk 2. laga til klubbane delta i det Dette smågutelaget kom og til 8. delsfinalen i Sunnmørs Cup, ordinære seriesystemet. Altså 15 år etter at Svelgen fremja det der og lilleputtlaget trena av Alf Førde deltok. Gutelaget, med same forslaget. Stig Gjerde som trenar, deltok i Norway Cup der dei vann Trenar for A-laget var framleis Einar Gjerde som no hadde pulja si, før dei vart slått ut i 64. delsfinalen av Nordstrand. fått med seg Arild Mundal som hjelpetrenar. Terje Førde hadde Nytt av året var Bremanger Cup for lilleputtar som vart ar- føre denne sesongen fått tilbod både frå Hødd (nest høgste rangert i Svelgen på hausten med deltaking frå Davik, Breman- divisjon) og Eid, men valde å bli i STIF. Roald Nigardsøy ger, Ålfoten og Svelgen. I finalen vann Bremanger 1–0 over frå Bremanger var ny i stallen. I samband med avtala om Svelgen etter scoring eitt minutt på overtid. Knut Eikeland treningssamarbeid mellom Fotballgruppa og Bjarne Undheim, spelte 3 kampar på 1. årsgutekrinslaget, medan Stig Bell spelte var Undheim med på å arrangere treningsleir for A-laget på 3 kampar på smågutekrinslaget. Bryne i tidsrommet 17.–24. -

Supplerande Kartlegging Av Prioriterte Naturtypar I Vågsøy Kommune I 2012
Supplerande kartlegging av prioriterte naturtypar i Vågsøy kommune i 2012 Rapport nr. 3-2013 Fylkesmannen er Regjeringa og staten sin fremste representant i fylket, og har ansvar for at Stortinget og Regjeringa sine vedtak, mål og retningsliner vert følgde opp. Fylkesmannen skal fremje fylket sine interesser, ta initiativ både lokalt og overfor sentrale styringsorgan. Fylkesmannen i Sogn og Fjordane har ansvar for oppgåver knytt til helse- og sosialområdet, kommunal forvaltning, samfunnstryggleik, miljøvern, barn og familie, landbruk, utdanning og barnehage. Vi er om lag 120 tilsette, og er organisert slik: HER FINN DU OSS: Statens hus, Njøsavegen 2, Leikanger Telefon 57 64 30 00 – Telefaks 57 65 33 02 Postadresse: Njøsavegen 2, 6863 Leikanger Landbruksavdelinga: Hafstadgården, Fjellvegen 11, Førde Telefon: 57 64 30 00 – Telefaks 57 82 17 77 Postadresse: Postboks 14, 6801 Førde E-post: [email protected] Internett: http://fylkesmannen.no/Sogn-og-Fjordane/ Biletet på framsida (bakkane søraust for Kråkenes fyr) er teke av Dag Holtan, som òg har teke dei andre bileta i rapporten om ikkje anna en nemnt. Fylkesmannen i Sogn og Fjordane Fylkesmannen i Sogn og Fjordane Rapport nr. 3 – 2013 Forfattar Dato Dag Holtan 22.02.2013 Prosjektansvarleg Sidetal Dag Holtan 68 Referanse ISBN 978-82-92777-38-1 ISSN 0803-1886 Holtan, D. 2013. Supplerande kartlegging av naturtypar i Rapporten vert òg lagt ut på Vågsøy kommune i 2012. Fylkesmannen i Sogn og Fjordane, nettstaden Miljøstatus rapport nr. 3 – 2013. 68 s. Geografisk område Fagområde Nordfjord Naturmangfald Finansiering Fylkesmannen i Sogn og Fjordane, Miljøvernavdelinga Samandrag Det vart i 2012 gjennomført supplerande kartlegging av naturtypar i Vågsøy kommune i Nordfjord. -
Norway Maps.Pdf
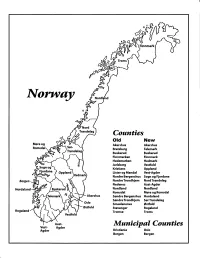
Finnmark lVorwny Trondelag Counties old New Akershus Akershus Bratsberg Telemark Buskerud Buskerud Finnmarken Finnmark Hedemarken Hedmark Jarlsberg Vestfold Kristians Oppland Oppland Lister og Mandal Vest-Agder Nordre Bergenshus Sogn og Fjordane NordreTrondhjem NordTrondelag Nedenes Aust-Agder Nordland Nordland Romsdal Mgre og Romsdal Akershus Sgndre Bergenshus Hordaland SsndreTrondhjem SorTrondelag Oslo Smaalenenes Ostfold Ostfold Stavanger Rogaland Rogaland Tromso Troms Vestfold Aust- Municipal Counties Vest- Agder Agder Kristiania Oslo Bergen Bergen A Feiring ((r Hurdal /\Langset /, \ Alc,ersltus Eidsvoll og Oslo Bjorke \ \\ r- -// Nannestad Heni ,Gi'erdrum Lilliestrom {", {udenes\ ,/\ Aurpkog )Y' ,\ I :' 'lv- '/t:ri \r*r/ t *) I ,I odfltisard l,t Enebakk Nordbv { Frog ) L-[--h il 6- As xrarctaa bak I { ':-\ I Vestby Hvitsten 'ca{a", 'l 4 ,- Holen :\saner Aust-Agder Valle 6rrl-1\ r--- Hylestad l- Austad 7/ Sandes - ,t'r ,'-' aa Gjovdal -.\. '\.-- ! Tovdal ,V-u-/ Vegarshei I *r""i'9^ _t Amli Risor -Ytre ,/ Ssndel Holt vtdestran \ -'ar^/Froland lveland ffi Bergen E- o;l'.t r 'aa*rrra- I t T ]***,,.\ I BYFJORDEN srl ffitt\ --- I 9r Mulen €'r A I t \ t Krohnengen Nordnest Fjellet \ XfC KORSKIRKEN t Nostet "r. I igvono i Leitet I Dokken DOMKIRKEN Dar;sird\ W \ - cyu8npris Lappen LAKSEVAG 'I Uran ,t' \ r-r -,4egry,*T-* \ ilJ]' *.,, Legdene ,rrf\t llruoAs \ o Kirstianborg ,'t? FYLLINGSDALEN {lil};h;h';ltft t)\l/ I t ,a o ff ui Mannasverkl , I t I t /_l-, Fjosanger I ,r-tJ 1r,7" N.fl.nd I r\a ,, , i, I, ,- Buslr,rrud I I N-(f i t\torbo \) l,/ Nes l-t' I J Viker -- l^ -- ---{a - tc')rt"- i Vtre Adal -o-r Uvdal ) Hgnefoss Y':TTS Tryistr-and Sigdal Veggli oJ Rollag ,y Lvnqdal J .--l/Tranbv *\, Frogn6r.tr Flesberg ; \. -

Nordfjordtravelguide 2013
Nordfjord TRAVELGUIDE 2013 Stryn-Hornindal-Gloppen-Eid-Vågsøy-Selje nordfjord.no Breng © O.J. Tveitk WELCOME TO NORDFJORD Short distances – big experiences Contents Lots of exciting activities Tourist information .....................................................2 Nordfjord is the destination for you if The tourist information staff can provide Transport ...............................................................................3 you are looking for an active holiday. In a information about activities, attractions, Scenic highlights ..........................................................5 magnificent, varied landscape between gla- events and accommodation. Hiking ......................................................................................6 ciers, fjords and the ocean, you can enjoy We also sell postcards, books and walking Outdoor Adventures ..............................................10 mountain walks, coastal walks, boat trips, maps. Bikes can also be hired in Stryn. kayaking, fishing, horse riding in fjord horse Culture ..................................................................................14 country, and lots more. Waymarked trails Shopping .............................................................................17 guide you to impressive mountain summits, Events ..................................................................................19 idyllic summer pasture farms, lush valleys Ski & Winter ...................................................................20 and a distinctive coastal -

Fikjete 61.Pdf (1.970Mb)
\ \ FIS KERID IRE KTORATETS KJEMISK -TEKNISKE FORSKNINGSINSTITUTT \ ,) Analyser utf~'irt ved kjemisk-analytisk RVdeling 1959 A ----------~-~-~~~------~-----------~ Ved avdelinGsleder Fre0rik Villmark. R~ nr~ 61/60- Ao b, 15,. BERGEN "' '' Oversikt. ..TJncle rsokelser for p ri va te: Traner 100 prøver - s. l Transteariner 15 11 1! 2 Sild oljer 179 tl !l 3 Andre marine oljer 85 Il li 5 Formel (sild- og fiskemel) 182 il 11 7 Sild- og i'iskesolub1es 21 11 li 8 Squalen 3 " 11 8 Diverse 103 11 " 8 Fabrikksild 854- 11 " 14 Brisling 107 It n 30 ~ndre undersøkelser: Vintersild (Clupea Harengus) 31 " 11 32 Tangmel 32 " It 34 Tilsammen 1792 prøver Ill .... ' T • r ·~: • Traner. Ialt 180 prover. Prov en Jodta11 Forsåp• Uforsåp• Fri Tinto I::;en angitt som nings bart fettsyre meterta11 Vann 8':1USS Kxeis farge Funnet Beregn. tall g/1oog t;/J.oog direkte g/1oog g/locg P, L. :..r, I·. Lofotdamptran 172,2 172,3 0,71 o, 51 7,3 o o 7,3 ~,l Damp tran 166,4 o,83 o,69 9,9 Sei tran 177,6 o,8o ::!..')31 0,21 0,02 li 181,0 0,86 2,8 TJ 179,3 0,90 2,9 0,27 o,o4 1l,CJ Tran 144,7 0,98 3,5 0,31 0,03 Il 0,24 7,0 1,6 Il 160,9 183,9 2,0 1,70 (sp.v. 15°C = 0,924) !---" il 164,1 1,15 3,0 1,3 0,02 Industri tran 155,6 1,98 4,5 o, 71 o, 02 fl 141,8 3,7 0,31 o,o1 Il 144 ~ 6 2,2 4,8 0 745 0,03 ti 159,0 2,8 6,j 0,24 Sunnmorstran 163,0 9,4 6,o " 0,95 o,6o o,o1 o,o1 11 162,8 0,91 0,71 o,o1 o,o1 It 159,8 1,10 0,83 0,05 o,o1 ---------------------------------------------------------------------------------------------~----- - 2 - I 89 prøver angitt so~ tran ble bare bestemt vitamin· A· i tintometer·, direkte i tranen. -

Administrative and Statistical Areas English Version – SOSI Standard 4.0
Administrative and statistical areas English version – SOSI standard 4.0 Administrative and statistical areas Norwegian Mapping Authority [email protected] Norwegian Mapping Authority June 2009 Page 1 of 191 Administrative and statistical areas English version – SOSI standard 4.0 1 Applications schema ......................................................................................................................7 1.1 Administrative units subclassification ....................................................................................7 1.1 Description ...................................................................................................................... 14 1.1.1 CityDistrict ................................................................................................................ 14 1.1.2 CityDistrictBoundary ................................................................................................ 14 1.1.3 SubArea ................................................................................................................... 14 1.1.4 BasicDistrictUnit ....................................................................................................... 15 1.1.5 SchoolDistrict ........................................................................................................... 16 1.1.6 <<DataType>> SchoolDistrictId ............................................................................... 17 1.1.7 SchoolDistrictBoundary ........................................................................................... -

Gloppen I Folkevandringstiden
Gloppen i Folkevandringstiden En Sosial Analyse av Evebøhøvdingen Stian Hindar Hatling Masteroppgave i Arkeologi Institutt for AHKR Universitetet i Bergen Mai, 2009 Abstract In 1889, Gabriel Gustafson excavated one of Norway’s richest graves of the Migration period. The excavation found place in Gloppen, Sogn og Fjordane. The man in this grand grave was buried with a full weapon set, which included a two-edged sword with inlaid silver decoration, two spears and a shield. Additionally, the man was buried in a very rich outfit, and with a high-class goblet (überfangglass), a bronze scale accompanied by lead-weights, a solidus of Theodosius II, and a strange wooden object. The name this man is known as is Evebøhøvdingen, a chieftain named after the current farmland the grave was found upon. In 2000, Bergen Museum under Søren Diinhoff led an excavation at Eide, Evebøs present, neighboring farm. A good sized farm of three phases was uncovered, whereas the last two included a longhouse with a hall and a paralleled positioned barn. The site was littered with so-called cooking pits, including a compact region to the southern edges of the excavation, south of the two longhouses. By first appearance, this could well be the residence of this chieftain. This paper is an attempt to conduct a social analysis of Evebøhøvdingen, to find out how this mans character and social standing affected his local community, and how far his influence carried outside his immediate area. This analysis combines both grave- and constructional archaeological material, and processes this within the present theoretically framework. -

Kommunedelplan for Kulturarven I Selje Kommune 2019-2029
Kommunedelplan for kulturarven i Selje kommune 2019-2029 Foto: Thomas Bichardt Kommunestyret 9. oktober 2019 Saks nr. 19/5114 Dato: 9. oktober 2019 Versjon 1:01 FORORD Selje kommune har ei rik kulturhistorie. Her Selje kommune har i planarbeidet hatt møte i er kulturlandskap som er så verdifulle at dei er bygdene for å få informasjon om viktige nasjonalt utvalde. Vi har klosterruinane på kulturminne i den enkelte bygda, og i planen Selja og legenda om St. Sunniva. Her finn vi har bygdene fått sine eigne kapittel der dei første offentlege vegane i Sogn og utvalde kulturminne i bygda er omtala. Fjordane, og vi har ei rikhaldig krigshistorie. Kommunedelplanen for kulturarven er den For ikkje å gløyme historier knytte til livet her første som er laga i Selje kommune. Mykje er på den vêrharde Stadhalvøya. omtala, men den grundige omtalen av det Kommunedelplanen for kulturarven har som enkelte kulturminnet vil du ikkje finne her. mål å synleggjere dei kulturminna vi har i Planen inneheld også ein handlingsdel som kommunen og gje dei merksemd. Slik kan alle viser korleis ein skal arbeide vidare med å innbyggjarane i Selje få litt meir kunnskap om kartlegge, synleggjere og sikre kulturminna. historia kulturarven fortel oss. Til fleire som ser verdien kulturminna har som vår felles arv Kommunedelplanen skal reviderast jamleg, og og identitet, til fleire vil bidra med å ta vare på planen sin handlingsdel skal rullerast årleg. I kulturminna og sikre dei for framtidige arbeidet med oppfølging av planen vil generasjonar. kommunen samarbeide vidare med lag og organisasjonar. Kulturarven er ikkje berre dei fysiske monumenta og stadane vi ser. -

SPV Alpincup Storslalåm Resultatliste Rangerte Klassar
SPV AlpinCup Storslalåm Resultatliste rangerte klassar Nr Stnr. Navn Klubb 1 Omgang 2 Omgang Tid Differanse Jenter U12 1 33 Angedal Bertine Hauge Førde IL 1:10.44 1:06.15 2:16.59 2 28 Opheim June Alette Ervik Voss IL 1:09.51 1:07.23 2:16.74 0.15 3 26 Tveit Nora Jølster IL 1:11.74 1:06.60 2:18.34 1.75 4 29 Vik Martine Førde IL 1:11.45 1:07.64 2:19.09 2.50 5 32 Støfringsdal Sigrid Jølster IL 1:21.06 1:14.25 2:35.31 18.72 6 31 Vasstein Synne Jølster IL 1:26.37 1:21.95 2:48.32 31.73 Gutar U12 1 42 Taklo Kjetil Aarøen Jølster IL 1:03.00 59.53 2:02.53 2 35 Moen Heine Hagevik Fana IL 1:05.20 59.01 2:04.21 1.68 3 41 Frøland Torjus Samnanger IL 1:04.66 1:00.69 2:05.35 2.82 4 36 Hetle Erlend Breimsbygda IL 1:05.97 1:00.78 2:06.75 4.22 5 34 Felde Jakob Breimsbygda IL 1:14.26 1:09.43 2:23.69 21.16 6 40 Amundsen Christoffer Sogndal IL 1:22.38 1:17.41 2:39.79 37.26 Jenter U14 1 47 Sylvester-Davik Madeleine Tertnes Alpin 57.25 53.17 1:50.42 2 53 Sjøtun Jenny Larsdatter Astrup Voss IL 58.57 53.89 1:52.46 2.04 3 48 Sylvester-Davik Pia Tertnes Alpin 59.25 54.04 1:53.29 2.87 4 50 Myklebust Ane Malen Sætren Sogndal IL 59.16 54.65 1:53.81 3.39 5 49 Søgaard Ingrid Marie Jersin Voss IL 1:00.04 55.65 1:55.69 5.27 6 52 Felde Julia Haugen IL 1:01.43 56.81 1:58.24 7.82 7 55 Øen Sunniva Valestrand Tertnes Alpin 1:03.19 58.81 2:02.00 11.58 8 51 Olsen Siri Munthe Sogndal IL 1:03.46 58.81 2:02.27 11.85 9 44 Armentano Eva Isabella Pugh Voss IL 1:05.19 58.44 2:03.63 13.21 10 54 Opheim Mia Therese Ervik Voss IL 1:05.90 59.63 2:05.53 15.11 11 46 Didriksen Carina Vasstein -

SPV Alpincup SL, 03.02.2019. Arr. Jølster IL
SPV AlpinCup Slalåm Resultatliste rangerte klassar Nr Stnr. Navn Klubb 1 Omgang 2 Omgang Tid Differanse Jenter U12 1 24 Angedal Bertine Hauge Førde IL 50.02 51.01 1:41.03 2 26 Storlid Maja Samnanger IL 49.78 52.19 1:41.97 0.94 3 25 Opheim June Alette Ervik Voss IL 55.23 56.87 1:52.10 11.07 4 27 Tveit Nora Jølster IL 56.48 57.06 1:53.54 12.51 5 23 Barmen Emely Voss IL 56.15 58.07 1:54.22 13.19 6 28 Støfringsdal Sigrid Jølster IL 1:06.85 1:07.22 2:14.07 33.04 7 30 Vasstein Synne Jølster IL 1:10.72 1:10.80 2:21.52 40.49 Gutar U12 1 32 Taklo Kjetil Aarøen Jølster IL 49.12 48.81 1:37.93 2 35 Frøland Torjus Samnanger IL 50.17 50.02 1:40.19 2.26 3 36 Moen Heine Hagevik Fana IL 50.87 52.06 1:42.93 5.00 4 88 Felde Jakob Breimsbygda IL 53.37 55.73 1:49.10 11.17 Jenter U14 1 52 Sylvester-Davik Madeleine Tertnes Alpin 42.71 40.30 1:23.01 2 48 Søgaard Ingrid Marie Jersin Voss IL 42.93 40.37 1:23.30 0.29 3 42 Felde Julia Haugen IL 43.67 41.30 1:24.97 1.96 4 41 Myklebust Ane Malen Sætren Sogndal IL 43.64 41.74 1:25.38 2.37 5 51 Sylvester-Davik Pia Tertnes Alpin 44.13 41.27 1:25.40 2.39 6 47 Sjøtun Jenny Larsdatter Astrup Voss IL 44.71 42.28 1:26.99 3.98 7 49 Øen Sunniva Valestrand Tertnes Alpin 46.80 45.77 1:32.57 9.56 8 44 Opheim Mia Therese Ervik Voss IL 47.55 45.70 1:33.25 10.24 9 40 Didriksen Carina Vasstein Jølster IL 49.77 47.05 1:36.82 13.81 10 43 Olsen Siri Munthe Sogndal IL 52.38 48.88 1:41.26 18.25 11 45 Hafstad Silje Førde IL 53.89 51.67 1:45.56 22.55 12 46 Hafstad Lise Førde IL 53.61 52.47 1:46.08 23.07 Gutar U14 1 60 Taklo Håvard Aarøen -

Bedehusarvingar Nordfjord Indremisjon 1970-2000
Masteroppgåve i Kulturmøte Bedehusarvingar Nordfjord indremisjon 1970-2000 Studiepoeng: 60 Andreas Tjomsland Mai 2018 HØGSKULEN I VOLDA | BOKS 500 | 6101 VOLDA WWW.HIVOLDA.NO | T:70 07 50 00 | F: 70 07 50 51 Samandrag Nordfjord indremisjon var ein lågkyrkjeleg lekmannsorganisasjon som eksisterte 1879-2000. Organisasjonen hadde mange eigne bedehus, men arbeidde innanfor grensene av Den norske kyrkja, som del av Indremisjonsselskapet, for å vekke eit «sant kristeleg liv» i Nordfjord. Mange lågkyrkjelege organisasjonar møtte motgang utover 1960- og 70-talet. Men Nordfjord indremisjon opplevde auka aktivitet utover 1970-talet, og satsa på mykje nytt arbeid. Først rundt 1990 var faresignala tydelege, og utover 1990-talet peika alle piler nedover. Krisa på slutten av 1900-talet hang saman med fråflytting, tettstadsutvikling, auka utdanning, konkurranse med andre tilbod og folk si endring bort frå tradisjonelle verdiar. Men òg interne kulturtrekk som isolasjon, nostalgi, generasjonsskilje og «høvding»- og kvinneroller spelte inn. Det blei fleire oppgåver på færre aktive, og rørsla fekk vanskar med å halde oppe alt arbeidet og samle seg om strategiar for framtida. Nøkkelord: Bedehus, indremisjon, lågkyrkjeleg kristendom, bygdekultur, Vestlandet Brief summary Inheriting the prayer house: Nordfjord Home Mission 1970-2000. Nordfjord indremisjon was a Norwegian low-church laymen’s organization which existed 1879-2000. It was a regional branch of the Indremisjonsselskapet (Home Mission Society), and worked within the framework of the Norwegian state church, but had its own houses (bedehus) for prayer and meetings. It aimed at inspiring “true Christian life” in the Nordfjord region. Many low-church organizations in Norway experienced decline in the 1960s and -70s. -

The Leading Ferrycompany in Norway
Q2 2018 THE LEADING Quarterly presentation 22 August 2018 FERRYCOMPANY CEO Dagfinn Neteland IN NORWAY CFO Anne-Mari Sundal Bøe AGENDA 1 Highlights 2018 2 About Fjord1 ASA 3 Q2 2018 Q2 4 Appendix Quarterly presentation Q2 2018 • Good operating stability • Delivery of three new ferries, MF Møkstrafjord, MF Horgefjord and MF 2018 Husavik • Signed contract with Tersan of a newbuilding of 120 PCE • Dividend of 270 MNOK was distributed Q2 • Bond listed at Oslo Stock Exchange • The Fjords DA signed agreement for a new vessel for tourism Quarterly presentation | Highlights KEY FIGURES 2Q EBITDA per quarter EPS per quarter Net debt / EBITDA LTM NIBD/EBITDA NIBD 5 % - 12% 2,5x 2 000 2,0x 1 500 1,5x 302 247 259 1 000 234 218 1,69 1,0x 1,38 1,33 1,22 1,07 500 0,5x 0 0,0x Q2 17 Q3 17Q4 17 Q1 18 Q2 18 Q2 17 Q3 17 Q4 17 Q1 18 Q2 18 Q2 17 Q3 17Q4 17 Q1 18 Q2 18 Quarterly presentation | Highlights KEY FIGURES Q2 2018 Revenue: EBITDA: Profit before tax: Equity: Total assets: 786 mill. 259 mill. 165 mill. 2.0 bill. 6.1bill. Number of people transported by boat Number of vehicles Employees: and ferry: transported by ferry: Number of vessels: Investments: 1 219 5.8 mill 2.9 mill. 69 478 mill. Introduction | Highlights ABOUT FJORD1 ASA 5% • Fjord1`s main activity is in the ferry 0% segment 4% • Involved in passenger-boat services, catering and fjord-based tourism • The company aims to be the most 90% environmentally friendly and reliable transport operator • The “green shift” is set to dominate the Revenue per.