UNFV Rivas Huanca Renzo Tí
Total Page:16
File Type:pdf, Size:1020Kb
Load more
Recommended publications
-

New York, 16 December 1966 ENTRY INTO FORCE
4. INTERNATIONAL COVENANT ON CIVIL AND POLITICAL RIGHTS New York, 16 December 1966 . ENTRY INTO FORCE: 23 March 1976, in accordance with article 49, for all provisions except those of article 41; 28 March 1979 for the provisions of article 41 (Human Rights Committee), in accordance with paragraph 2 of the said article 41. REGISTRATION: 23 March 1976, No. 14668. STATUS: Signatories: 72. Parties: 167. TEXT: United Nations, Treaty Series, vol. 999, p. 171 and vol. 1057, p. 407 (procès-verbal of rectification of the authentic Spanish text); depositary notification C.N.782.2001.TREATIES-6 of 5 October 2001 [Proposal of correction to the original of the Covenant (Chinese authentic text)] and C.N.8.2002.TREATIES-1 of 3 January 2002 [Rectification of the original of the Covenant (Chinese authentic text)]. Note: The Covenant was opened for signature at New York on 19 December 1966. Accession(a), Accession(a), Succession(d), Succession(d), Participant Signature Ratification Participant Signature Ratification Afghanistan ................... 24 Jan 1983 a Chad .............................. 9 Jun 1995 a Albania .......................... 4 Oct 1991 a Chile .............................. 16 Sep 1969 10 Feb 1972 Algeria .......................... 10 Dec 1968 12 Sep 1989 China4,5,6 ........................ 5 Oct 1998 Andorra ......................... 5 Aug 2002 22 Sep 2006 Colombia .......................21 Dec 1966 29 Oct 1969 Angola ........................... 10 Jan 1992 a Comoros ........................25 Sep 2008 Argentina .......................19 Feb 1968 8 Aug 1986 Congo ............................ 5 Oct 1983 a Armenia......................... 23 Jun 1993 a Costa Rica .....................19 Dec 1966 29 Nov 1968 Australia ........................18 Dec 1972 13 Aug 1980 Côte d'Ivoire .................. 26 Mar 1992 a Austria ...........................10 Dec 1973 10 Sep 1978 Croatia1 ........................ -

“PRESENCIA DE COLIFORMES, E. Coli Y Staphylococcus Aureus EN
FACULTAD DE CIENCIAS FARMACÉUTICAS Y BIOQUÍMICA “PRESENCIA DE COLIFORMES, E. coli y Staphylococcus aureus EN HUEVO COCIDO DE CODORNIZ (Coturnix coturnix) Y LA RELACIÓN CON LAS CONDICIONES SANITARIA DE PUESTOS DE VENTA AMBULATORIA DE LOS MERCADOS DEL DISTRITO DE SANTA ANITA” TESIS PARA OBTENER EL TÍTULO PROFESIONAL DE: QUÍMICO FARMACÉUTICO Y BIOQUÍMICO TESISTA: Br. KATTY CCENCHO PARI ASESOR: DRA. QF. HEDDY TERESA MORALES QUISPE FECHA DE SUSTENTACIÓN: 24 DE AGOSTO DEL 2017 LIMA – PERÚ 2017 “PRESENCIA DE COLIFORMES, E. coli y Staphylococcus aureus EN HUEVO COCIDO DE CODORNIZ (Coturnix coturnix) Y LA RELACIÓN CON LAS CONDICIONES SANITARIA DE PUESTOS DE VENTA AMBULATORIA DE LOS MERCADOS DEL DISTRITO DE SANTA ANITA” DEDICATORIA A Dios por darme valor, mucha fuerza y superar los obstáculos. A mis padres, por todo el amor, consejo, apoyo incondicional y todos sus consejos para ser cada día una mejor persona. A mis hermanos y hermanas por sus palabras de aliento y sus consejos de gran apoyo para culminar con mi carrera. Ccencho pari Katty AGRADECIMIENTO A mi alma mater Universidad Inca Garcilaso de la Vega, Facultad de Ciencias Farmacéuticas y Bioquímica, a todos mis maestros por brindarme todo su conocimiento. A mi asesora de tesis Dra. Q.F. Heddy Teresa Morales Quispe, por brindarme todo su apoyo, amistad, por todos sus consejos y conocimientos que fueron de gran aporte para culminar mi trabajo de Investigación. Al Tecnólogo Carlos Benites por su Aporte en mi trabajo. Al Biólogo Juan Quispe Mejía por su apoyo a concluir mi tesis. Al Q.F. Mario Pinedo por su apoyo en la realización de mi trabajo. -

1 CCPR DECLARATION RE: ARTICLE 41 9 April 1984 Peru
PERU CCPR DECLARATION RE: ARTICLE 41 9 April 1984 Peru recognizes the competence of the Human Rights Committee to receive and consider communications to the effect that a State Party claims that another State Party is not fulfilling its obligations under the Covenant on Civil and Political Rights, in accordance with article 41 of the said Covenant. DEROGATIONS: NOTIFICATIONS UNDER ARTICLE 4 (3) OF THE COVENANT 22 March 1983 (Dated 18 March 1983) First notification: The Government has declared the extension of the state of emergency in the provinces of Huanta, La Mar, Cangallo, Victor Fajardo y Huamanga, in the Department of Ayacucho, Andahuaylas in the Department of Apurímac, and Angaraes, Tayacaja and Acobamba in the Department of Huancavelica and for a period of 60 days from the date of the issue of the Supreme Decree No. 003-83-IN of 25 February 1983. Suspension of the constitutional guarantees provided for in paragraphs 7, 9, 10 and 20 (g) of article 2 of the Political Constitution of Peru, which relate to the inviolability of the home, liberty of movement in the national territory, the right of peaceful assembly and the right to liberty and security of person. In a communication received by the Secretary-General on 4 April 1983, the Government of Peru specified that the state of emergency extended by Supreme Decree No. 003-83-IN of 25 February 1983 was originally proclaimed by Supreme Decree No. 026-81-IN of 12 October 1981. It further specified that the provisions of the Covenant from which it was derogated by reason of the proclamation of the state of emergency were articles 9, 12, 17 and 21. -

Presentación De Powerpoint
Ripley Corp January 2018 Over 60 years of history PHASE IV PHASE I PHASE II PHASE III PROFITABILITY AND BEGINNING REPOSITIONING SCALE SELECTIVE GROWTH Credit Opening of Opening of Acquisition of First bond Consolidation business Ripley Ripley Bank 22.5% of places by of Mall beginning Parque Chile Nuevos Ripley Bank Aventura Arauco Desarrollos Chile S.A. 1976 1993 2002 2009 2014 2016 1956 1997 2013 2017 1985 2005 2015 Opening of First First Opening Closing of three stores: store in department First store IPO of of Ripley Ripley San Santiago store in Peru Ripley Corp Colombia Colombia Fernando, Los Dominicos y Coquimbo 2 Ripley overview Peru 29 stores 34% 192,884 m2 Retail Sep-17 LTM EBITDA: MMM$ 6 Revenues MMM$1,662(1) Revenues: MMM$ 1,207 Loan Portfolio: MMM$ 353 Chile 74 stores 478 (Th) cards w/ debt 2 Financail 66% Retail 479,575 m EBIT: MMM$ 20 EBITDA: MMM$ 39 (1) Referential EBITDA 2 malls MMM$ 175 investment 11% 19% Revenues: MMM$ 436 Real Estate EBITDA: MMM$ 11 9% 83 branch offices Loan Portfolio: MMM$ 1,127 Financial 1,737 (Th) cards w/ debt 45 stores EBIT: MMM$ 68 286,691 m2 61% Retail EBITDA: MMM$ 33 Assets Revenues: MMM$ 23 Loan Portfolio: MMM$ 774 1,259 (Th) cards w/ debt 20% 12 malls 26% MMM$ 480 investment Finanancial EBIT: MMM$ 47 Real Real Estate EBITDA(2): MMM$ 40 10 malls MMM$ 305 investment 54% EBITDA(2): MMM$ 29 Real Real Estate Note: Data by September 2017 and amounts in CLP. Revenues, EBITDA and EBIT LTM. -

Facultad De Industrias Alimentarias Ciclo Optativo De Marketing Y Finanzas
UNIVERSIDAD NACIONAL AGRARIA LA MOLINA FACULTAD DE INDUSTRIAS ALIMENTARIAS CICLO OPTATIVO DE MARKETING Y FINANZAS “ESTUDIO DE PREFACTIBILIDAD PARA LA ELABORACIÓN DE PRODUCTOS INTERMEDIOS A BASE DE AJO PARA EL CANAL HORECA EN LIMA METROPOLITANA” Presentado por: RAQUEL EMILIA ARROYO ROJAS DANIELA CARLA MUÑOZ LINDO TRABAJO ACADÉMICO PARA OPTAR EL TÍTULO PROFESIONAL DE INGENIERO EN INDUSTRIAS ALIMENTARIAS Lima – Perú 2017 UNIVERSIDAD NACIONAL AGRARIA LA MOLINA FACULTAD DE INDUSTRIAS ALIMENTARIAS CICLO OPTATIVO DE MARKETING Y FINANZAS “ESTUDIO DE PREFACTIBILIDAD PARA LA ELABORACIÓN DE PRODUCTOS INTERMEDIOS A BASE DE AJO PARA EL CANAL HORECA EN LIMA METROPOLITANA” Presentado por: RAQUEL EMILIA ARROYO ROJAS DANIELA CARLA MUÑOZ LINDO TRABAJO ACADÉMICO PARA OPTAR EL TÍTULO DE INGENIERO EN INDUSTRIAS ALIMENTARIAS Sustentado y aprobado ante el siguiente jurado: _____________________________ M. Sc. Walter Salas Valerio PRESIDENTE ___________________________________ ________________________________ Dr. David Campos Gutiérrez Mg. Sc. Indira Betalleluz Pallardel MIEMBRO MIEMBRO ___________________________________ ________________________________ Dr. Luis Fernando Vargas Delgado MBA Jorge Castillo Acosta ASESOR CO-ASESOR Lima – Perú 2017 DEDICATORIA A mis padres: Eduardo y Lidia A mis hermanos: Patty y Nicolás, a mi sobrina Silvanita Y a Duilio, por todo su amor y apoyo Raquel A mis padres: Elsa y Daniel A mi hermana Alejandra y mi sobrina Sofía A mi querida tía Leonor Y a José por todo su amor y apoyo Daniela AGRADECIMIENTO A nuestro asesor el Dr. Fernando -
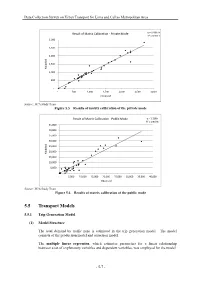
Data Collection Survey on Urban Transport for Lima and Callao Metropolitan Area
Data Collection Survey on Urban Transport for Lima and Callao Metropolitan Area Result of Matrix Calibration ‐ Private Mode y = 0.9867x R² = 0.9511 3,000 2,500 2,000 1,500 Modeled 1,000 500 ‐ ‐ 500 1,000 1,500 2,000 2,500 3,000 Observed Source: JICA Study Team Figure 5.5 Results of matrix calibration of the private mode Result of Matrix Calibration ‐ Public Mode y = 1.108x R² = 0.8918 45,000 40,000 35,000 30,000 25,000 20,000 Modeled 15,000 10,000 5,000 ‐ ‐ 5,000 10,000 15,000 20,000 25,000 30,000 35,000 40,000 Observed Source: JICA Study Team Figure 5.6 Results of matrix calibration of the public mode 5.5 Transport Models 5.5.1 Trip Generation Model (1) Model Structure The total demand by traffic zone is estimated in the trip generation model. The model consists of the production model and attraction model. The multiple linear regression, which estimates parameters for a linear relationship between a set of explanatory variables and dependent variables, was employed for the model. - 5-7 - Data Collection Survey on Urban Transport for Lima and Callao Metropolitan Area To establish the relationship, the trips were classified in three groups: - Home-based Work purpose trip - HBW: a work purpose trip from or to the home of the trip maker; - Home-based School purpose trip - HBS: a study purpose trip from or to the home of the trip maker; - Other purpose trip - OP compound by: Home-based Other purpose trip - HBO: another purpose trip from or to the home of the trip maker; and Non home-based trip - NHB: a trip of which the origin and destination are not the home of the trip maker. -

Universidad Peruana De Ciencias Aplicadas Escuela
Plan de Negocios para la creación de una empresa comercializadora mayorista de bebidas no alcohólicas en Lima Metropolitana con la implementación de una tienda virtual y servicio delivery Item Type info:eu-repo/semantics/masterThesis Authors Neyra Arias, Marylin Yeini; Rodríguez Medina, Jorge Alfredo Publisher Universidad Peruana de Ciencias Aplicadas (UPC) Rights info:eu-repo/semantics/openAccess; Attribution- NonCommercial-ShareAlike 4.0 International Download date 23/09/2021 16:00:19 Item License http://creativecommons.org/licenses/by-nc-sa/4.0/ Link to Item http://hdl.handle.net/10757/655674 UNIVERSIDAD PERUANA DE CIENCIAS APLICADAS ESCUELA DE POSGRADO PROGRAMA DE MAESTRÍA EN ADMINISTRACIÓN DE EMPRESAS EJECUTIVO Plan de Negocios para la creación de una empresa comercializadora mayorista de bebidas no alcohólicas en Lima Metropolitana con la implementación de una tienda virtual y servicio delivery TRABAJO DE INVESTIGACIÓN Para optar el grado académico de Maestro en Administración de Empresas AUTORES Neyra Arias, Marylin Yeini (0000-0002-4904-0973) Rodríguez Medina, Jorge Alfredo (0000-0001-9715-0168) ASESOR Cárdenas Solís, Celia Hermelinda (0000-0002-0013-8179) Lima, 30 de Julio 2020 AGRADECIMIENTOS A mis padres, por los valores, el ejemplo, el amor y la educación que me inculcaron. A mis hermanos, por el cariño, el apoyo y la unión que nos tendremos por siempre. A mi novia, por labrar juntos nuestro camino de amor y perseverancia y ser parte importante en mi vida. A mi abuelita Rosa, por el grandísimo amor que le tengo y le tendré por siempre. A nuestra asesora, la Dra. Celia Cárdenas Solís, por el valioso apoyo recibido de su parte y ser parte importante en la realización de nuestra tesis. -

New York, 16 December 1966 .ENTRY INTO FORCE: 23 March 1976, in Accordance with Article 49 , for All Provisions Except Those Of
4. INTERNATIONAL COVENANT ON CIVIL AND POLITICAL RIGHTS New York, 16 December 1966 ENTRY. INTO FORCE: 23 March 1976, in accordance with article 49 , for all provisions except those of article 41; 28 March 1979 for the provisions of article 41 (Human Rights Committee), in accordance with paragraph 2 of the said article 41. REGISTRATION: 23 March 1976, No. 14668. STATUS: Signatories: 75. Parties: 173. TEXT: United Nations, Treaty Series, vol. 999, p. 171 and vol. 1057, p. 407 (procès-verbal of rectification of the authentic Spanish text); depositary notification C.N.782.2001.TREATIES-6 of 5 October 2001 [Proposal of correction to the original of the Covenant (Chinese authentic text)] and C.N.8.2002.TREATIES-1 of 3 January 2002 [Rectification of the original of the Covenant (Chinese authentic text)]. Note: The Covenant was opened for signature at New York on 19 December 1966. Accession(a), Accession(a), Succession(d), Succession(d), Participant Signature Ratification Participant Signature Ratification Afghanistan..................................................24 Jan 1983 a Cambodia2,3 .................................................17 Oct 1980 26 May 1992 a Albania......................................................... 4 Oct 1991 a Cameroon.....................................................27 Jun 1984 a Algeria .........................................................10 Dec 1968 12 Sep 1989 Canada .........................................................19 May 1976 a Andorra....................................................... -

Centro Tecnológico Y De Producción Para Carpintería De Madera En Santa Anita-Lima Este
FACULTAD DE INGENIERÍA Y ARQUITECTURA ESCUELA PROFESIONAL DE ARQUITECTURA CENTRO TECNOLÓGICO Y DE PRODUCCIÓN PARA CARPINTERÍA DE MADERA EN SANTA ANITA-LIMA ESTE PRESENTADA POR VANESSA KAREN PANCA PONCE ASESOR MIGUEL ANGEL BACIGALUPO OLIVARI TESIS PARA OPTAR EL TÍTULO PROFESIONAL DE ARQUITECTA LIMA – PERÚ 2017 Reconocimiento - No comercial – Compartir igual CC BY-NC-SA La autora permite transformar (traducir, adaptar o compilar) a partir de esta obra con fines no comerciales, siempre y cuando se reconozca la autoría y las nuevas creaciones estén bajo una licencia con los mismos términos. http://creativecommons.org/licenses/by-nc-sa/4.0/ ESCUELA PROFESIONAL DE ARQUITECTURA CENTRO TECNOLÓGICO Y DE PRODUCCIÓN PARA CARPINTERÍA DE MADERA EN SANTA ANITA-LIMA ESTE TESIS PARA OPTAR EL TÍTULO PROFESIONAL DE ARQUITECTA PRESENTADA POR PANCA PONCE, VANESSA KAREN LIMA – PERÚ 2017 Dedico esta tesis a Dios, por darme fuerza día a día, a mi familia por apoyarme siempre en cada paso que doy y estar en los momentos más difíciles. ii Agradezco a mis asesores que me guiaron en esta formación profesional. A mis familiares, ya que me aconsejaron y me dieron fuerza lograr terminar la tesis. iii ÍNDICE Página RESUMEN ix ABSTRACT xi INTRODUCCIÓN xiii CAPÍTULO I: PLANTEAMIENTO DEL PROBLEMA 1 1.1 El tema 1 1.2 Planteamiento del problema 1 1.3 Objetivos 2 1.4 Alcances 3 1.5 Limitaciones 3 1.6 Justificación 4 CAPÍTULO II: MARCO TEÓRICO 5 2.1 Bases teóricas 5 2.2 Marco conceptual 12 2.3 Marco referencial 14 CAPÍTULO III: ÁREA DE ESTUDIO Y EL TERRENO 15 3.1 Ubicación -

Calidad De Servicio Y Satisfacción Del Usuario En El Centro De Salud San Carlos En El Área De Crecimiento Y Desarrollo (CRED) Del Distrito De Santa Anita – Lima, 2017
Calidad de servicio y satisfacción del usuario en el Centro de Salud San Carlos en el área de Crecimiento y Desarrollo (CRED) del distrito de Santa Anita – lima, 2017. TESIS PARA OPTAR EL GRADO ACADÉMICO DE: Maestro en Gestión Pública AUTOR: Br. Henry Rodrigo Camac Lozano ASESOR: Dr. Sebastián Sánchez Díaz SECCIÓN Ciencias Empresariales LÍNEA DE INVESTIGACIÓN Administración del talento humano PERÚ - 2018 ii iii Dedicatoria Este trabajo se dedica a mi amada esposa Thana y mis tres hijas María, Vania y Jeanene; quienes son la luz de mi vida iv Agradecimiento Mi sincero agradecimiento a la escuela de pos grado de la Universidad Cesar Vallejo, a los docentes por sus enseñanzas y aportes para hacer posible la culminación del presente trabajo de estudio y a cada una de las personas que hizo posible este trabajo v Declaratoria de autenticidad Yo, Henry Rodrigo Camac Lozano, estudiante de la Escuela de Postgrado, Maestría en Gestión Pública, de la Universidad César Vallejo, Sede San Juan de Lurigancho; declaro que el trabajo académico titulado “Calidad de servicio y satisfacción del usuario en la posta San Carlos en el área de CRED del distrito de Santa Anita – lima, 2017”, presentada, en 96 folios para la obtención del grado académico de Maestro en Gestión Pública, es de mi autoría. Por tanto, declaro lo siguiente: He mencionado todas las fuentes empleadas en el presente trabajo de investigación, identificando correctamente toda cita textual, de acuerdo con lo establecido por las normas de la Universidad Cesar Vallejo. No se utilizó fuentes que no se hayan mencionado en la fuente de referencias del presente trabajo. -

Factores Determinantes De La Anemia En Lactantes De 6
UNIVERSIDAD PRIVADA NORBERT WIENER FACULTAD DE CIENCIAS DE LA SALUD PROGRAMA DE SEGUNDA ESPECIALIDAD EN ENFERMERÍA EN SALUD Y DESARROLLO INTEGRAL INFANTIL: CONTROL DE CRECIMIENTO Y DESARROLLO E INMUNIZACIONES FACTORES DETERMINANTES DE LA ANEMIA EN LACTANTES DE 6 MESES DE EDAD QUE ASISTEN AL CONSULTORIO DE CRECIMIENTO Y DESARROLLO EN EL PUESTO DE SALUD VIÑA SAN FRANCISCO, DEL DISTRITO DE SANTA ANITA, LIMA 2019 TRABAJO ACADÉMICO PARA OPTAR EL TÍTULO DE ESPECIALISTA EN ENFERMERÍA EN SALUD Y DESARROLLO INTEGRAL INFANTIL: CONTROL DE CRECIMIENTO Y DESARROLLO E INMUNIZACIONES PRESENTADO POR: LIC. SHEILA YALLILY VILLAMAR ARCE ASESOR: Mg. FERNANDEZ RENGIFO, WERTHER FERNANDO LIMA - PERÚ 2020 DEDICATORIA Este trabajo lo dedico a mi familia por acompañarme y apoyarme en mi realización profesional y cumplimiento de mis ideales. AGRADECIMIENTO Mi sincero agradecimiento al Magister Werther Fernando Fernandez Rengifo, Asesor docente de la presente investigación, por su guía y orientación constante, así como brindar sus conocimientos y aportes. JURADO Presidente : Dra. Giovanna Elizabeth Reyes Quiroz Secretario : Mg. Fernandez Rengifo Werther Fernando Vocal : Mg. Mocarro Aguilar Maria Rosario ÍNDICE Índice General .................................................................................................... 1 Índice de Tablas ................................................................................................. 2 Resumen ............................................................................................................ 5 Abstract -

Peru: Lima Metro Line 2 Project (P145610)
Public Disclosure Authorized PERU: LIMA METRO LINE 2 PROJECT (P145610) Executive Summary of the ENVIRONMENTAL IMPACT ASSESSMENT Public Disclosure Authorized Including the Resettlement Policy Framework and Compensation Plan May 2015 Public Disclosure Authorized Public Disclosure Authorized BACKGROUND The proposed Peru - Lima Metro Line 2 Project (“Project”) would support the Government of Peru’s (GoP) plans to build a 35-km underground urban rail line serving the Lima-Callao Metropolitan Region (LMR). The Government’s overall Project will be implemented as a Public-Private Partnership (PPP) in which a private concessionaire will undertake the detailed design, construction, operation and maintenance of the rail infrastructure over a period of 35 years. The Concession Contract has been awarded and signed. When fully completed, the project is expected to be transformational, for Lima’s population, and is expected to significantly enhance the poor’s economic opportunities and access to services. The Government’s overall project aims to improve mobility for over 360,000 people per day and improve accessibility in 13 districts of the LMR where 2.3 million people live. The Project is expected to contribute to the twin goals of reducing poverty and boosting shared prosperity by: (i) expanding the destinations reachable within acceptable travel times and budgets thereby increasing access to jobs, health, educational and social services; (ii) improving local accessibility of the built environment around station areas and encouraging compact economic development; and (iii) mainstreaming universal accessibility and security, especially for people with physical disabilities, women, the elderly, and other vulnerable groups. The Bank is working with the Government and relevant stakeholders to further enhance the multimodal integration and accessibility features of the Project, particularly for poor and vulnerable groups.