PRS Limousin
Total Page:16
File Type:pdf, Size:1020Kb
Load more
Recommended publications
-

Composition 2009
Conseil de Développement - Composition Civilité Nom Prénom Signature Structure représentée Adresse CP Commune M. AUCOUTURIER Daniel Société des Amis du Moutier d'Ahun 7 Les Granges 23150 AHUN M. AUDOT Michel Mairie de St Sulpice Les Champs Concizat 23480 SAINT-SULPICE LES CHAMPS M. BONO Gérard Scène Nationale d'Aubusson 16 avenue des Lissiers 23200 AUBUSSON M. BOUCHAUD René Association Judo en Marche Moulin de Lembleix 63380 SAINT-AVIT M. CARAVANO Pierre LMB Felletin Route d'Aubusson 23200 FELLETIN Mme CHABRAT Bernadette Association Patrimoine et Tourisme Le Bourg 23150 SOUS-PARSAT Mme DEFEMME Catherine Mairie d'Aubusson Le Bourg 23480 SAINT-MICHEL DE VEISSE M. DELARBRE Jean-Louis Lycée Eugène Jamot 1, rue Williams-Dumazet 23200 AUBUSSON M. DELPRATO Daniel Association Les Amis de la Pierre de Masgot Masgot 23480 FRANSECHES M. DEPALLE Daniel Pêche Sportive (CD23 et CR LIMOUSIN) 39 Chemin La Chaumière 23200 BLESSAC M. DUPRADEAUXJacques A.A.P.P.M.A de Crocq 8 Grande Rue23260 CROCQ M. FASCIAUX Yannick Club des entrepreneurs du Pays Sud Creusois 25 Avenue de la République 23200 AUBUSSON M. FAYADAS Claude Maire de Saint-Martial le Mont 18 Rue de la Mairie 23150 SAINT-MARTIAL LE MONT Mme FERRY Danielle Association Défense du Petit Patrimoine Le Bourg 23200 SAINT-AMAND Melle FINET Karine Association Pays'Sage La Cure 23260 FLAYAT Mme GAILLARD Marceline Syndicat FSU Mazeirat 23250 LA POUGE M. GALLOIS Mathieu 7 Place du Marché 23200 AUBUSSON M. GIRAUD Jean-Louis Maire de La Maziere aux Bonshommes Le Bourg 23260 LA MAZIERE AUX BONSHOMMES M. LE BOT Alain Collège Jean Picart Le Doux 1 Place Tournois 23400 BOURGANEUF M. -

Baptêmes Et Naissances, Commune De FRANSECHES
Baptêmes et naissances, commune de FRANSECHES La généalogie Retranscription faite par Marie-Thérèse MARTIN avec les photos de Sylvie partagée et gratuite DUSSOT. Acte de naissance du 13/06/1871 de: Philippe PETIT Lieu : 13/06/1871 à Montgermain. De sexe masculin. Le père est Symphorien PETIT (résidant au village de Montgermain). La mère est Marie COMBEMORELLE (son épouse) l'enfant a bien été déclaré a sa naissance le 13/05/1871 à Montgermain, mais par suite d'un oubli, aucun acte n'a été dressé sur les registres d'état civil. le tribunal d'Aubusson rend un jugement en date du 08 mars 1892 afin de rectifier cet oubli Acte 23086-PC 110050 (14) ; Numéro de SaisieActe: 34 Acte divers de naissance du 29/11/1874 de: Frédéric Victor MARTEAU Lieu : Montgermain. De sexe masculin . Date de l'évènement: le 15/01/1902. Le père est Silvaire MARTAUD. La mère est Célestine Euphrasie PERICHON demande de rectification du nom de famille: le nom de famille de Frédéric Victor Marteau, né à Montgermain le 29/11/1874, sera modifié en Frédéric Victor MARTAUD Acte 23086-PC110119 (13) ; Numéro de SaisieActe: 175 Acte de naissance du 29/03/1891 de: Julien Adolphe Eugène BORDESSOULLE Lieu : Lascaux. De sexe masculin . Est né 11 h du matin. Le père est Adolphe Jean BORDESSOULLE (28 ans, charron à Lascaux). La mère est Marie MAZAMEIX (26 ans, ménagère) Le témoin n°1 est Ernest PIQUETON (35 ans, épicier au bourg). Le témoin N°2 est François BRUTINAUD (48 ans, maçon au bourg) Acte 23086-PC 110037 (1) ; Numéro de SaisieActe: 1 Acte de naissance du 05/04/1891 de: Léontine Julienne BIENARRIVÉ Lieu : les Essards. -

CC Creuse Sud Ouest (Siren : 200067189)
Groupement Mise à jour le 01/07/2021 CC Creuse Sud Ouest (Siren : 200067189) FICHE SIGNALETIQUE BANATIC Données générales Nature juridique Communauté de communes (CC) Commune siège Saint-Dizier-Masbaraud Arrondissement Guéret Département Creuse Interdépartemental non Date de création Date de création 02/11/2016 Date d'effet 01/01/2017 Organe délibérant Mode de répartition des sièges Répartition de droit commun Nom du président M. Sylvain GAUDY Coordonnées du siège Complément d'adresse du siège Numéro et libellé dans la voie Distribution spéciale Code postal - Ville 23400 MASBARAUD-MERIGNAT Téléphone 05 55 54 04 95 Fax 05 55 64 17 66 Courriel [email protected] Site internet www.cc-bourganeuf-royeredevassiviere.fr Profil financier Mode de financement Fiscalité professionnelle unique Bonification de la DGF non Dotation de solidarité communautaire (DSC) non Taxe d'enlèvement des ordures ménagères (TEOM) non Autre taxe non Redevance d'enlèvement des ordures ménagères (REOM) non Autre redevance non Population Population totale regroupée 14 210 1/5 Groupement Mise à jour le 01/07/2021 Densité moyenne 16,09 Périmètre Nombre total de communes membres : 43 Dept Commune (N° SIREN) Population 23 Ahun (212300107) 1 623 23 Ars (212300701) 248 23 Auriat (212301204) 113 23 Banize (212301600) 186 23 Bosmoreau-les-Mines (212302707) 247 23 Bourganeuf (212303002) 2 700 23 Chamberaud (212304307) 100 23 Chavanat (212306005) 147 23 Faux-Mazuras (212307805) 189 23 Fransèches (212308605) 246 23 Janaillat (212309900) 329 23 La Chapelle-Saint-Martial -

Connaitre Le Risque Radon Associé À Votre Commune Département De La
Connaitre le risque radon associé à votre commune EXTRAIT de l’arrêté du 27 juin 2018 portant délimitation des zones à potentiel radon du territoire français. En application des articles L.1333-22 du code de la santé publique et L.125-5 du code de l'environnement, les communes sont réparties entre les trois zones à potentiel radon définies à l'article R. 1333-29 du code de la santé publique conformément à la liste ci-après. Cette liste est arrêtée par référence aux délimitations administratives, issues du code officiel géographique de l'Institut national de la statistique et des études économiques, en vigueur à la date du 1er janvier 2016. Département de la Corrèze Tout le département en zone 1 sauf : Zone 2 : Les communes de Beaulieu-sur-Dordogne, Beyssenac, Chanac-les-Mines, Chartrier-Ferrière, Chasteaux, Concèze, Confolent-Port-Dieu, Courteix, Curemonte, Estivals, Ladignac-sur-Rondelles, Laguenne, Lapleau, Les Angles-sur-Corrèze, Lubersac, Marc-la-Tour, Naves, Nespouls, Saint-Éloy-les- Tuileries, Saint-Étienne-aux-Clos, Saint-Hilaire-Peyroux, Saint-Salvadour, Saint-Sornin-Lavolps, Seilhac, Tulle. Zone 3 : Les communes de Affieux, Aix, Albignac, Albussac, Allassac, Alleyrat, Altillac, Ambrugeat, Argentat, Aubazines, Auriac, Ayen, Bar, Bassignac-le-Bas, Bassignac-le-Haut, Beaumont, Bellechassagne, Benayes, Beynat, Beyssac, Bonnefond, Bort-les-Orgues, Brignac-la-Plaine, Brive-la-Gaillarde, Brivezac, Bugeat, Camps-Saint-Mathurin-Léobazel, Chabrignac, Chamberet, Chamboulive, Chameyrat, Champagnac- la-Noaille, Champagnac-la-Prune, Chanteix, -

Carte Touristique Vassivière
MÉDIATHÈQUE / Media DIVERTISSEMENT AUBUSSON : 05 55 66 61 23 FELLETIN : 05 55 66 55 22 SORTIE CULTURELLE ROYÈRE-DE-VASSIVIÈRE : 05 55 64 12 05 Entertainment / Cultural outing TIERS LIEUX - ESPACES CULTURELS / Third Places - Cultural spaces AUBUSSON / Scène Nationale J. Lurçat : 05 55 83 09 09 AUBUSSON / Le Fabuleux Destin : 06 95 34 11 61 CINÉMAS / Cinemas EYMOUTIERS / La courte échelle - Café associatif et ludothèque : 05 55 14 42 19 EYMOUTIERS / Tiers-lieu La Cocotière (espace coworking, espace AUBUSSON / Cinéma Le Colbert : 05 55 66 10 72 d’échange, ateliers formations…) : [email protected] BOURGANEUF / Cinéma Claude Miller : 05 55 64 02 26 FELLETIN / La Petite Maison Rouge SAINT-LÉONARD DE NOBLAT / Cinéma Le Rex : 05 55 56 03 50 GENTIOUX / La Renouée : 05 55 66 15 33 PEYRAT LE CHÂTEAU / Bande Originale : 05 55 69 76 70 LA GENEYTOUSE / La Maison du Berger EYMOUTIERS / Cinéma le Jean Gabin : 05 55 69 27 55 (Auditorium, lieu de spectacles vivants - vinylothèque) : 05 55 09 73 79 MASGOT / Village de Masgot : 05 55 66 98 88 MOUTIER-D’AHUN / La Métive (résidence d’artistes) : 05 55 62 89 76 BIBLIOTHÈQUES / Libraries SAINT-MARTIAL-LE-MONT : MOUTIER-D’AHUN / La Bergerie : 06 18 49 84 50 05 55 81 40 16 BOURGANEUF : 05 55 64 09 85 ROYÈRE-DE-VASSIVIÈRE / Médiathèque : 05 55 64 12 05 SAINT-MARTIN-CHÂTEAU : BUJALEUF : 05 55 69 78 12 SAINT-LÉONARD DE NOBLAT / Tiers Lieu l’Escalier 05 55 64 71 27 CHEISSOUX : 05 55 69 11 30 (Espace collaboratif - Coworking - Bureaux privatifs, salle de réunion, SAINT-MÉARD : 05 55 71 74 48 EYMOUTIERS : 05 55 69 -
Code Postal Code Insee 23150 Ahun 23001
P RÉFECTURE DE LA C REUSE ANNUAIRE DES MAIRIES D E L A CREUSE 12 01 2021 PRÉFÈTE DE LA CREUSE SECRETARIAT GÉNÉRAL LE SERVICE INTERMINISTÉRIEL DÉPARTEMENTAL DES SYSTÈMES D’INFORMATION ET DE COMMUNICATION Guéret, le 12/01/2021 Cet annuaire a été réalisé par le Service Interministériel Départemental des systèmes et d'Information et de Communication Préfecture de la Creuse Place Louis Lacrocq Boîte Postale 79 23 011 GUERET Cedex TÉL : 05.55.51.59.00 FAX : 05.55.52.48.61 Site Internet des Services de L’État en Creuse http://www.creuse.gouv.fr courriel : [email protected] CODE POSTAL CODE INSEE 23150 AHUN 23001 05 55 62 40 24 F a x [email protected] Maire Monsieur Thierry COTICHE SECRÉTAIRE DE MAIRIE HORAIRES D’OUVERTURE Lundi 9h00 - 12h00 14h00 - 18h00 Autres Mairies : non Mardi 9h00 - 12h00 14h00 - 18h00 Mercredi 9h00 - 12h00 14h00 - 18h00 Jeudi 9h00 - 12h00 14h00 - 18h00 Vendredi 9h00 - 12h00 14h00 - 18h00 Samedi CODE POSTAL CODE INSEE 23380 AJAIN 23002 05 55 80 96 19 F a x 05 55 80 96 75 [email protected] Maire Monsieur Guy ROUCHON SECRÉTAIRE DE MAIRIE HORAIRES D’OUVERTURE Lundi 8h30 - 12h00 14h00 - 18h00 Autres Mairies : non Mardi 8h30 - 12h00 14h00 - 18h00 Mercredi 8h30 - 12h00 14h00 - 18h00 Jeudi 8h30 - 12h00 14h00 - 18h00 Vendredi 8h30 - 12h00 14h00 - 17h30 Samedi CODE POSTAL CODE INSEE 23200 ALLEYRAT 23003 05 55 66 89 50 F a x [email protected] Maire Monsieur Guy BRUNET SECRÉTAIRE DE MAIRIE HORAIRES D’OUVERTURE Lundi 13h30 - 18h00 Autres Mairies : Mardi 9h00- 12h00 Mercredi 9h00 - 12h00 Jeudi Vendredi -

Schéma Départemental De Gestion Des Milieux Aquatiques De La Creuse
Schéma départemental de gestion des milieux aquatiques de la Creuse 2017-2021 Septembre 2016 5, rue des Eoliennes - 17220 Saint-Médard d’Aunis : 05 46 35 91 86 - Fax : 05 46.35 87 94 [email protected] www.oreade-breche.fr Schéma départemental de gestion des milieux aquatiques de la Creuse 2017-2021 SOMMAIRE 1. CONTEXTE ................................................................................................ 8 1.1. Cadre réglementaire ............................................................................. 8 Directive cadre européenne sur l’Eau (DCE) ........................................................... 8 Les lois sur l’Eau ................................................................................................. 8 Grenelle de l’Environnement ................................................................................ 9 Loi MAPTAM ........................................................................................................ 9 Loi NOTRe ........................................................................................................ 10 1.2. Les SDGAGE et SAGE ........................................................................... 11 Les SDAGE ....................................................................................................... 11 Les SAGE ......................................................................................................... 17 1.3. Les contrats de plan Etat/Region ....................................................... 26 CPER du Limousin ............................................................................................ -

Populations Légales En Vigueur À Compter Du 1Er Janvier 2017
Recensement de la population Populations légales en vigueur à compter du 1er janvier 2017 Arrondissements - cantons - communes 23 CREUSE INSEE - décembre 2016 Recensement de la population Populations légales en vigueur à compter du 1er janvier 2017 Arrondissements - cantons - communes 23 - CREUSE RÉPUBLIQUE FRANÇAISE SOMMAIRE Ministère de l'Économie et des Finances Institut national de la statistique et des études économiques Introduction.....................................................................................................23-V 18, boulevard Adolphe Pinard 75675 Paris cedex 14 Tableau 1 - Population des arrondissements ................................................23-1 Tél. : 01 41 17 50 50 Directeur de la Tableau 2 - Population des cantons et métropoles ....................................... 23-2 publication Jean-Luc Tavernier Tableau 3 - Population des communes..........................................................23-3 INSEE - décembre 2016 INTRODUCTION 1. Liste des tableaux figurant dans ce fascicule Tableau 1 - Population des arrondissements Tableau 2 - Population des cantons et métropoles Tableau 3 - Population des communes, classées par ordre alphabétique 2. Définition des catégories de la population1 Le décret n° 2003-485 du 5 juin 2003 fixe les catégories de population et leur composition. La population municipale comprend les personnes ayant leur résidence habituelle sur le territoire de la commune, dans un logement ou une communauté, les personnes détenues dans les établissements pénitentiaires de la commune, -

Republique Francaise
RÉPUBLIQUE FRANÇAISE PRÉFECTURE DE LA CREUSE AVIS D’OUVERTURE D’ENQUÊTE PUBLIQUE UNIQUE Une enquête publique unique sera ouverte dans les communes de Mazeirat, Saint-Hilaire-la-Plaine, Saint-Yrieix- les-Bois, Peyrabout, Moutier d’Ahun, Ahun, Sous-Parsat, Chamberaud, Le Donzeil, Saint-Martial-le-Mont, Franseches, Ars et Saint-Avit-le-Pauvre, pendant une durée de trente-trois jours, du jeudi 1er juin 2017 au lundi 3 juillet 2017 inclus. Cette enquête porte : – sur la demande de déclaration d’intérêt général, sollicitée par la Communauté de Communes de CIATE – Bourganeuf – Royère-de-Vassivièrepour procéder à la réalisation de travaux de restauration et d’entretien des cours d’eau dans le cadre d’un « programme d’actions » intégré dans le contrat territorial milieux aquatiques (CTMA) « Creuse Aval » sur le bassin versant de la Creuse et de ses affluents, – sur la demande d’autorisation requise sollicitée par la Communauté de Communes de CIATE – Bourganeuf – Royère-de-Vassivière et la Fédération Départementale de Pêche et de Protection des Milieux Aquatiques de la Creuse au titre de l’article L 214-3 du Code de l’Environnement pour l’exécution des travaux cités ci-dessus; Le dossier d’enquête sera déposé en mairie d’AHUN (désignée comme siège de l’enquête) ainsi que dans chacune des mairies des communes mentionnées ci-dessus : – pour consultation, aux heures habituelles d’ouverture au public, soit : Mairie d’AHUN : lundi, mardi, mercredi, jeudi et vendredi de 9h00 à 12h30 et de 14h00 à 18h00 Mairie de MAZEIRAT : mardi de 14h00 à 17h00 et jeudi -

Nos Écoles En Danger ? Réorganisation Des Écoles Sur Le Département : La Mobilisation Continue !
Nos écoles en danger ? Réorganisation des écoles sur le département : La mobilisation continue ! Les maires des communes qui possèdent une école et les présidents d’EPCI sont conviés à des réunions de cantons pour la mise en œu- vre du protocole « offre scolaire ». La parole de tous doit être enten- due : élus, parents, enseignants, citoyens, venez nombreux! Bourganeuf : 7 janvier, 17h30, 5 rue du champ de mars, salle Cauvin Cantons Bourganeuf, Ahun, Grand Bourg écoles : Fursac, Grand Bourg, RPI Marsac - Bénévent, Mourioux Vieilleville, Saint Dizier Leyrenne, Masbaraud Mérignat, Monboucher, RPI Châtelus le Marcheix - Saint Pierre Chérignat - Le Theil, Saint Junien la Bregère, Bourganeuf, RPI Thauron – Pontarion - Saint Hilaire le Châ- teau, Sardent, RPI Saint Georges la Pouge - Sous Parsat, Ahun, Ars (RPI avec Saint Médard la Rochette, sur autre canton), RPI Saint Yrieix les Bois-St Hilaire la Plaine (avec La Saunière sur autre canton) Aubusson : 14 janvier, 17h30, maison de l'emploi et de la formation, esplanade Charles de Gaulle, salle des conférences cantons de Aubusson, Auzances, Felletin écoles : Saint Sulpice les Champs, Monteil au Vicomte, Royère de Vassivière, Faux la Montagne, Gentioux, Gioux, RPI Saint Yrieix la Monta- gne – La Nouaille, Vallières, Saint Quentin la Chabanne, RPI Blessac - Saint Marc à Frongier, Aubusson, RPI Saint Maixant - St Amand - St Alpinien, RPI Moutier Rozeille – Néoux - St Avit de Tardes, Felletin, RPI St Frion - Magnat l'Etrange, La Courtine, Flayat, Crocq, Mérinchal, Dontreix, Auzances, Rougnat, Mainsat, -

Jardins Ont Fait Partie Intégrante De La Vie Des Hommes, Comme Les Citations Suivantes En Attestent
Carnet ardinsde J en Limousin Saison 2017 EDITO "Pour faire un jardin, il faut un morceau de terre et l’éternité" (Gilles Clément, jardinier-paysagiste) Le jardin a d’abord été potager, créé dans un but alimentaire. Ensuite, au fil du temps, il a évolué pour devenir un lieu de flânerie et satisfaire au plaisir des cinq sens traduits par les parfums, l’ombre reposante des arbres, les fruits cueillis, les couleurs, le charme d’un point de vue, le chant des oiseaux et le bruit des feuillages. A toutes les époques, les jardins ont fait partie intégrante de la vie des hommes, comme les citations suivantes en attestent : « Celui qui plante un jardin, plante le bonheur » (proverbe chinois) « Il n’est pour moi d’occupation plus délicieuse que la culture de la terre… et pas de culture comparable à celle d’un jardin… (Thomas Jefferson) Artiste créatif, le jardinier est maître d’oeuvre du patrimoine végétal, d’un matériau vivant, mouvant, ouvert. Il modèle le paysage, se l’approprie, le change au gré des saisons et de son inspiration (jardin potager, d’agrément, de curé, ouvrier, médiéval, botanique…, jardin à la française, anglais, japonais, espagnol, écologique….). L’intérêt du public pour les parcs et les jardins est de plus en plus vif. A voir seul ou en famille, ils sont des lieux d’exception pour se promener, jouer, se ressourcer. Source de sérénité et d’équilibre, les jardins ont des vertus thérapeutiques médi- calement reconnues. Ils sont aussi des lieux de découverte, d’apprentissage, d’échange. C’est pourquoi des jardiniers et jardinistes amateurs, passionnés et éclairés, ouvrent leurs jardins quelquefois secrets, au public du Limousin et d’ailleurs. -
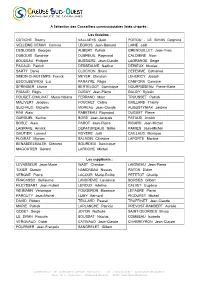
1 Convocation 20 Avril 2021.Pdf
A l’attention des Conseillers communautaires listés ci-après : Les titulaires : COTICHE Thierry VALLAEYS Gaël POITOU - LE BIHAN Delphine VELLEINE-DEMAY Corinne LEGROS Jean-Bernard LAINE Joël DESLOGES Georges AUBERT Patrick GRENOUILLET Jean-Yves DUBOUIS Sandrine DUBREUIL Raymond CALOMINE Alain BOUDEAU Philippe BUSSIERE Jean-Claude LAGRANGE Serge PACAUD Patrick DESSEAUVE Nadine DERIEUX Nicolas SARTY Denis CLOCHON Bruno DEFEMME Catherine SIMON-CHAUTEMPS Franck MEYER Christian LEHERICY Joseph ESCOUBEYROU Luc PARAYRE Régis CANFORA Carmine SPRINGER Liliane BERTELOOT Dominique NOURRISSEAU Pierre-Marie RIGAUD Régis DUGAY Jean-Pierre GAUDY Sylvain POUGET-CHAUVAT Marie-Hélène FERRAND Marc TROUSSET Patrick MALIVERT Jacques FOUCHET Céline GAILLARD Thierry SUCHAUD Michelle MOREAU Jean-Claude AUGUSTYNIAK Jérôme FINI Alain RABETEAU Raymond DUGUET Pierre GARGUEL Karine BORD Jean-Jacques PATAUD Annick BOSLE Alain PAROT Jean-Pierre RICARD Jean-Michel LAGRAVE Annick DEPATUREAUX Gilles PAMIES Jean-Michel GAUTIER Laurent ROYERE Joël CAILLAUD Monique FLOIRAT Myriam SALADIN Christine LAPORTE Martine BENABDELMALEK Clément BOURDEIX Dominique MAGOUTIER Gérard LAROCHE Michel Les suppléants : LEVASSEUR Jean-Marie WAST Christian LAIGNEAU Jean-Pierre TIXIER Claude HAMONEAU Nicolas RATON Didier VERGNE Pierre LACOUR Marie-Emilie PETETOT Charlie FRACASSO Guillaume LANDREVIE Laurence BORDES Gilbert FILEYSSANT Jean-Hubert LEROUX Adeline CALVET Eugénia WEIMANN Véronique FOUGERON Maxence LEFAURE Pierre PAROUTY Jean-Michel LUMY Bernard PICOURET Michel DAVID Robert TEILLARD